Trauma genitourinario
David J. Chalmers, MD, Vijaya M. Vemulakonda, MD, JD
Children’s Hospital Colorado, Aurora, CO, USA
Traducido y editado desde el original al español | Enlace a la versión en inglés
Dra Maria Santos, Dra Carolina Acuña
Hospital Padre Hurtado, Santiago Chile
Introducción
El trauma es la principal causa de mortalidad en la población pediátrica, en gran parte debido a accidentes automovilísticos que involucran a niños. Las lesiones del tracto genitourinario son raras, pero son responsables de una variedad de complicaciones y morbilidad. El urólogo pediátrico rara vez es el primer médico en evaluar o tratar al paciente traumatizado, generalmente son consultados después de una evaluación más completa. El objetivo de este capítulo es revisar los tipos más comunes de lesiones en el tracto genitourinario y genitales externos, con un enfoque en signos claves en la evaluación inicial, el manejo y las complicaciones. También se destacarán las diferencias entre trauma adulto y pediátrico.
Evaluación general
La evaluación del paciente traumatizado siempre comienza con una historia completa y un examen físico completo si es posible. En un niño con traumatismo abdominal contuso o penetrante, los detalles claves para el urólogo incluyen el mecanismo de la lesión, la lesión multiorgánica asociada, la presencia de hematuria, resistencia muscular abdominal, fracturas costales y contusiones o abrasiones. La lesión penetrante en flanco, abdomen o torso es un signo crítico y una posible indicación para obtener más imágenes. La presencia de politraumatismo, hematuria macroscópica o microscópica son detalles adicionales que también requieren una mayor investigación.
A diferencia del trauma en adultos, la presión arterial y la frecuencia cardíaca no son indicadores sensibles de shock en los niños. La taquicardia puede ser el resultado de la ansiedad o el dolor del trauma y los niños son capaces de compensar la pérdida significativa de sangre a través de la vasoconstricción y el aumento del gasto cardíaco. Si la presión arterial de un niño lesionado disminuye debido a la hipovolemia, es un signo tardío de inestabilidad. Sin embargo, dado que la hipotensión es un predictor poco confiable de lesión renal pediátrica, todos los niños con antecedentes de traumatismo abdominal contundente significativo y cualquier grado de hematuria deben someterse a imágenes del tracto urinario independientemente de los signos vitales.
El examen físico debe centrarse en los signos abdominales y evaluación de genitales. Una masa o equimosis del flanco puede representar un hematoma perinéfrico o un urinoma. Equimosis en el periné en forma de mariposa puede indicar sangrado dentro de la fascia de Colles. El traumatismo genital o la lesión pélvica pueden causar hematoma o edema labial/escrotal. La sangre en el meato uretral o la retención urinaria debe generar sospecha de lesión uretral. La presencia de cualquiera de estos hallazgos justifica una evaluación adicional en el paciente estable.
Traumatismo renal
Mecanismos de traumatismo renal
El riñón es el sitio más común de lesión, lo que ocasiona aproximadamente la mitad de las lesiones genitourinarias en niños. La mayoría (> 80%) de las lesiones en el riñón son por traumatismo cerrado, mientras que las lesiones restantes son penetrantes. 4 Las caídas, los accidentes automovilisticos y los accidentes de peatones constituyen la gran mayoría de las lesiones renales infantiles. Los deportes son una causa infrecuente de lesiones graves. En particular, la lesión renal rara vez se produce de forma aislada. Aproximadamente el 80% de las lesiones renales tendrán lesiones de otros organos asociados.
Se piensa que el riñón es más susceptible al trauma contundente en niños que en los adultos. Hay una variedad de explicaciones para esta diferencia. El riñón es proporcionalmente más grande en los niños y está menos protegido por las costillas, ya que se proyecta de manera más inferior. Las costillas en los niños también son más flexibles y no pueden proporcionar tanta protección. Finalmente, hay menos grasa retroperitoneal y peritoneal y la musculatura es menos desarrollada por lo tanto hay menos amortiguación. Cabe destacar que la incidencia global de malformaciones renales congénitas en series de traumatismo renal cerrado es elevada, oscilando entre el 4 y el 23%. Los riñones en herradura y los riñones con obstrucción de la unión ureteropélvica tienen un riesgo mayor de lesión, incluso en ausencia de lesiones en otros órganos o un índice alto de gravedad.
Evaluación
La hematuria es un indicador importante de lesión renal. En adultos, la mayoria de las lesiones renales presentan hematuria. Por esta razón, > de 50 glóbulos rojos (RBC) por campo asociado a shock (presión arterial sistólica <90 mm Hg) se considera una indicación para obtener más imágenes en el trauma de adultos. A la inversa, más del 50% de los niños que sufren traumatismo renal pueden no presentar hematuria. El mayor tono simpático en los niños y la correlación menos confiable entre hematuria y lesión hacen que sea fundamental la historia clínica y la presencia de lesiones asociadas para tomar decisiones. Las indicaciones para el tratamiento radiográfico en el paciente pediátrico con traumatismo incluyen:
- Lesión penetrante en el abdomen o el flanco
- Traumatismo cerrado resultante de una desaceleración significativa, como una colisión o caída de un vehículo motorizado a alta velocidad
- Traumatismo cerrado que conduce a lesiones multiorgánicas significativas
- Hematuria macroscópica o hematuria microscópica mayor a 50 RBC / por campo
La rotura de la unión ureteropélvica y las lesiones de vasos en el pediculo renal son ejemplos clásicos de lesiones significativas que pueden presentarse sin hematuria.En general, el grado de hematuria no se correlaciona bien con la gravedad de la injuria.
La tomografía computarizada (TC) con contraste es el estudio utilizado para evaluar lesiones del tracto urinario y se ha convertido en la piedra angular de la etapificacion de las lesiones renales contusas. Generalmente para los adultos hay un protocolo establecido que incluye TC sin contraste, con contraste y fase retardada para evaluar los vasos sanguíneos renales, el parénquima y todo el sistema colector, respectivamente. Si bien la ecografía se ha convertido en una modalidad indispensable en pediatría debido a no exponerse a radiación, ser de facil uso y el bajo costo no es confiable en situaciones de trauma renal. La ecografía ha detectado con precisión solo el 60% de las laceraciones renales de grado III y parece ser incluso menos precisa en la detección de lesiones renales de bajo grado. Sin embargo, la ecografía es precisa en el monitoreo del líquido perinéfrico, como el urinoma o el hematoma. Por esta razón, puede ser más apropiado para controlar las lesiones y no para el diagnostico. 3 La modalidad y el momento de controlar con imágenes después de un traumatismo renal es dependiente de cada médico pero generalmente no es necesario para traumas de bajo grado.
Clasificación de traumatismo renal cerrado (Tabla 1)
El grado de lesión renal se evalúa mediante una escala de clasificacion y es una herramienta crítica para determinar el manejo adecuado. Las contusiones renales se consideran lesiones de grado 1 y son las lesiones más comunes que constituyen el 80% de los traumatismos renales.Las lesiones de grado I se definen por la disminución de la captación de material de contraste o hematoma subcapsular. Anteriormente, estas lesiones no se detectaban con tecnologías de imagen más antiguas, como el pielograma intravenoso.
Las lesiones renales de grado II y III ocurren cuando el parénquima renal se desgarra. Laceraciones de menos de 1 cm se consideran de grado II y mayores de 1 cm de grado III. Estas laceraciones se consideran menores si se limitan al parénquima del riñón y no se extienden al sistema colector. Es probable que estas lesiones produzcan más dolor y náuseas que las contusiones. Pueden conducir a hematomas perinéfricos extensos, pero no debe haber extravasación de orina.
Las laceraciones graves que se extienden hacia el riñón e interrumpen el sistema colector se consideran lesiones grado IV. El sangrado puede ser extenso y puede llenar completamente el espacio de la fascia de Gerota. Si bien la cantidad de sangre puede ser significativa, esto no es necesariamente una indicación para intervenir quirúrgicamente. A medida que el espacio dentro de la fascia de Gerota se llena de sangre, el hematoma puede contener y taponar la pérdida de sangre. El diagnóstico de extravasación urinaria también indica una lesión de grado IV y requiere imágenes tardías mediante tomografía computarizada para un diagnóstico preciso. La lesión grado IV también puede ser el resultado de una lesión en los vasos hiliares con hemorragia contenida. El mecanismo de la lesión es una desaceleración rápida que conduce al estiramiento de la adventicia y la muscular. La íntima del vaso no es tan elástica, sin embargo puede rasgarse más fácilmente. Los desgarros de la íntima exponen la musculatura a un flujo sanguíneo rápido y pueden producir coagulación en la arteria o vena renal. Si bien la hematuria puede estar ausente en estas situaciones, el mecanismo de la lesión suele ser tan importante que existen otras lesiones orgánicas. Si bien el parénquima puede estar intacto, la perfusión estará comprometida y será asimétrica en comparación con el lado no afectado. La fragmentación renal indica un "riñón destrozado" y es la apariencia más común de una lesión grado V. Puede ser difícil determinar qué segmentos están mal perfundidos debido a la contusión grave y qué tejido puede estar verdaderamente desvitalizado. El sangrado masivo y la extravasación dentro de la fascia de Gerota son comunes. Las lesiones hiliares mayores que conducen a la desvascularización también caen dentro de las lesiones grado V. El tiempo de isquemia cálido inherente a este tipo de lesión hace improbable el rescate y la cirugía generalmente se reserva para la nefrectomía a fin de estabilizar la hemorragia activa. Incluso en circunstancias ideales, las tasas de rescate de riñones con lesiones pediculares renales están por debajo del 30%.
Manejo
El manejo actual de las lesiones renales se ha desplazado hacia un enfoque no quirurgico con hasta el 85% de las lesiones renales manejadas conservadoramente.4 Los objetivos de un enfoque conservador o quirúrgico deben centrarse en la preservación del tejido renal y la función renal, así minimizando la morbimortalidad. El manejo conservador es apropiado para los grados bajos (I-III) y comúnmente implica reposo en cama hasta que el hematocrito se haya estabilizado y la hematuria se haya resuelto. El monitoreo de los signos vitales es imprescindible para evaluar la estabilidad hemodinámica. Después del alta, debe mantener reposo de actividad fisica por 2 a 6 semanas. Este enfoque ha demostrado ser altamente exitoso en evitar complicaciones a largo plazo como la hipertensión. La reevaluación con ultrasonido puede detectar de manera confiable un urinoma o hematoma en expansión. Los pacientes que se deterioran clínicamente o están inestables pueden requerir una TC adicional y posible intervención quirurgica. Esta puede ser; exploración con un intento de reparación renal, colocación de un stent ureteral o embolización angiográfica.
El tratamiento de la lesión renal grave (grados IV-V) es más controvertido y requiere un enfoque individualizado. Una consideración importante es que la intervención quirúrgica puede conducir a tasas de nefrectomía superiores al 85%. Los pacientes que están hemodinámicamente estables con lesiones renales aisladas de alto grado son candidatos para un tratamiento no quirúrgico. No obstante, la cirugía está indicada para pacientes con una lesión de pedículo vascular o un riñón destrozado que pone al paciente en riesgo de hemorragia que amenaza su vida. Las indicaciones absolutas para la intervención quirúrgica también incluyen un hematoma retroperitoneal pulsátil o expansivo y la incapacidad de detener la hemorragia por angioembolización selectiva. Las indicaciones relativas para la exploración son extravasación urinaria significativa, tejido renal no viable, lesión arterial y hematoma en expansión o si no es posible realizar una etapificacion precisa.
El tratamiento quirúrgico debe centrarse primero en el control del pedículo renal y la aorta. Luego cuando se logra la hemostasia, debe realizarse una inspección del riñón y del sistema colector. El tejido desvitalizado debe ser debridado y, si es posible, se debe cerrar y cubrir cualquier defecto en el parénquima. Para preservar el parénquima viable se debe realizar una nefrectomía parcial. La extravasación urinaria se puede manejar con un stent ureteral o un tubo de nefrostomía. Un resultado exitoso para la reparación de emergencia de una lesión pedicular grave o trombosis es poco probable, dada la cantidad de isquemia cálida que sufrirá el riñón lesionado durante la evaluación y la reanimación del paciente. Los intentos de rescate en estas situaciones deben limitarse a circunstancias extremas, como un riñón solitario o lesiones renales bilaterales.
Trauma penetrante
Es importante tener en cuenta que los resultados para la lesión penetrante son generalmente menos favorables que en lesiones cerradas. Estas lesiones suelen ser por arma de fuego o puñaladas y la incidencia ha aumentado en los niños, especialmente en los adolescentes de zonas urbanas.29 En comparación con los pacientes con traumatismo cerrado, los pacientes con traumatismo penetrante tienen mayor probabilidad de requerir transfusión de sangre y nefrectomía. En general, la tasa de cirugía para la lesión renal penetrante es de aproximadamente 36% 4,28, en comparación con las tasas de exploración por debajo del 10% para lesiones contundentes.3,4,27 Si bien las puñaladas y las heridas de bala de baja velocidad pueden causar lesiones localizadas, las heridas de bala de alta velocidad causan un efecto explosivo que dificulta determinar la lesion en la evaluación inicial. En todos los casos de traumatismo penetrante, se recomiendan antibióticos de amplio espectro para evitar la infección de la herida.
Complicaciones
Existe una variedad de complicaciones tempranas y tardías asociadas con la lesión renal. Las complicaciones tempranas más significativas incluyen sangrado, infección y extravasación urinaria / urinoma. El riesgo de sangrado es mayor inmediatamente después del trauma y es necesario el ingreso para una observación cercana. El reposo en cama estricto y los hematocritos en serie son el pilar del tratamiento para el tratamiento conservador de las lesiones renales de bajo grado. Esto debe continuarse hasta la resolución de la hematuria macroscópica y la estabilización de los niveles de hematocrito. Los signos de inestabilidad hemodinámica, incluida la hipovolemia y la hipotensión grave que no responden a la transfusión de sangre, son un signo para plantear la exploración quirúrgica o la angiografía con posible embolización. La angioembolización primaria puede reducir la morbilidad asociada con la exploración quirúrgica, y es útil para el sangrado de la arteria segmentaria o hemorragia tardía. El riesgo de hemorragia secundaria o tardía no es insignificante. Clásicamente, el sangrado puede recurrir 1-2 semanas después del trauma, hasta un mes después. Este riesgo puede llegar hasta un 25% de los pacientes con traumatismo renal de grado 3-4 que se tratan de forma conservadora19. La hemorragia tardía es por lo general debido al desarrollo de una malformación arteriovenosa o un pseudoaneurisma. A diferencia de la formación de fístulas o pseudoaneurismas después de la biopsia renal, la resolución espontánea después de un traumatismo es poco probable y la necesidad de intervención quirúrgica es alta. La embolización angiográfica de una arteria renal aislada es una técnica cada vez más común para abordar esta complicación con tasas de éxito de aproximadamente el 80%.13,19
La infección debe ser considerada siempre que haya un hematoma, un urinoma o un parénquima desvitalizado. Grandes cantidades de tejido desvitalizado que exceden el 25% del riñón afectado ponen a los pacientes en riesgo de pérdida de orina significativa, hematoma y absceso perinéfrico. El diagnostico tardío de un hematoma, urinoma o absceso perinéfrico infectados pone al paciente en riesgo de sepsis. Los niños deben ser tratados con antibióticos parentales inicialmente, seguidos antibiótico oral; sin embargo, los abscesos deben tratarse por drenaje percutáneo o abierto.
La extravasación de orina es un signo de laceración renal de la pelvis, un desgarro parenquimatoso significativo que se extiende hacia el sistema colector o avulsión de la UPU. La interrupción completa de la UPU es rara, pero está asociada con lesiones significativas por desaceleración, como colisiones de vehículos o caídas desde alturas significativas. Si bien la resolución espontánea de urinomas se han reportado en hasta el 75% de los niños, incluso laceraciones de grado IV.La ruptura completa requiere reparación quirúrgica inmediata. Las imágenes en serie, por lo general por ultrasonido, son adecuadas para controlar el tamaño de un urinoma. Las indicaciones para un stent ureteral o drenaje percutáneo del sistema colector incluyen extravasación sintomática o empeoramiento de esta. Una indicación relativa para la colocación de stent es que el urinoma no se resuelva con un tratamiento conservador. La estrategia de manejo conservador con o sin drenaje endoscópico es eficaz para resolver> 90% de los urinomas.38. Las complicaciones tardías más significativas del trauma renal incluyen la hipertensión y la pérdida de la función renal. La hipertensión en niños después de la lesión renal es rara (<1-2%), pero la vigilancia de la presion arterial a largo plazo es importante para decidir la necesidad de manejo vs quirurgico.32
El desarrollo de una cápsula fibrosa alrededor del riñón lesionado es el mecanismo que produce la hipertensión mediada por renina. El flujo sanguíneo restringido por compresión del parénquima se ha denominado "riñón blanco" y es probable que se deba a una fuga de orina prolongada o un urinoma. Los mecanismos adicionales para la hipertensión mediada por renina incluyen la estenosis de la arteria renal o una de sus ramas o una fístula arteriovenosa postraumática persistente. El tratamiento médico generalmente es exitoso hasta que la etiología subyacente se resuelve espontáneamente, pero la duración de esta estrategia es desconocida y la intervención quirúrgica puede ser necesaria. En estos casos raros, las opciones incluyen reconstrucciones vasculares o endovasculares de malformaciones arteriales. En raras ocasiones, se puede intentar una capsulotomía o nefrectomía.
La preservación del parénquima renal funcional es uno de los principales objetivos del tratamiento del trauma renal. Esto puede ser menos exitoso en niños con trauma renovascular o con lesiones de alto grado. Si bien el manejo conservador del trauma de bajo grado (grados I-III) generalmente conduce a una curación completa, los grados IV y V muestran cierta pérdida de volumen (22% y 50% respectivamente). 44 Sorprendentemente, incluso los segmentos de un riñón destrozado retienen frecuentemente el suministro de sangre y siguen siendo viables. Con el tiempo, estos riñones pueden reconstituirse bien, aunque pueden tener cambios morfológicos que persisten, incluidas las cicatrices, quistes o hidronefrosis segmentaria. (Figura 1) .
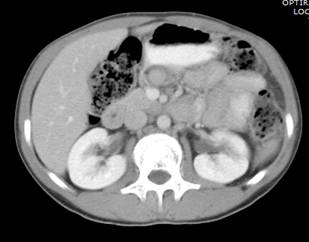
Figuras 1: una cicatriz lineal en el riñón izquierdo que persiste 3 meses después de una lesión de grado III.
Se pueden realizar estudios de medicina nuclear como MAG3 o DMSA para documentar la recuperación a lo largo del tiempo. Es difícil determinar el verdadero resultado funcional poco después del evento traumático, ya que algunos segmentos con contusiones pueden no tener contraste durante la tomografía computarizada inicial. Si se le da tiempo para recuperarse, estos segmentos pueden eventualmente demostrar su función. Mientras exista un riñón contralateral sano, el riesgo de insuficiencia renal postraumática es bajo.44
Lesión ureteral
Mecanismo de lesión ureteral
La incidencia de lesión ureteral es infrecuente, representa menos del 3% de traumatismo genitourinario45. El uréter está protegido en gran parte por su ubicación retroperitoneal y su proximidad a la columna vertebral, los músculos paraespinales y la pelvis ósea. La lesión cerrada severa, clásicamente por desaceleración significativa, puede causar la interrupción de la unión ureteropélvica. Las lesiones penetrantes, como las heridas por arma de fuego o puñaladas, son más comunes y se asociarán con otras lesiones orgánicas en el 97% de los casos. Las heridas de bala, en particular, pueden dañar el uréter incluso no directo si no que a través de un efecto de explosión. Finalmente, la lesión iatrogénica es posible en procedimientos laparoscópicos, pélvicos o endoscópicos. El reconocimiento en el momento de la lesión es crítico para minimizar las secuelas.
Evaluación
Se debe mantener un alto índice de sospecha de lesión ureteral y el urólogo debe ser consciente del riesgo de necrosis tardía. La hematuria puede estar presente en solo el 23-45% de los casos y las tomografías computarizadas pueden pasar por alto hasta el 75% de los casos. Las imágenes tardías son imprescindibles para visualizar el contraste en todo el sistema recolector (Figura 2) .
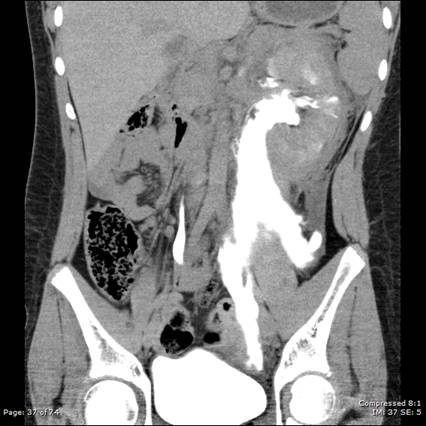
Figura 2: extravasación extensa de contraste de una lesion ureteral proximal.
La evaluación intraoperatoria no siempre identifica una lesión clara. Si existe preocupación por una lesión ureteral oculta, la identificación de los uréteres al pasar un catéter uretérico puede ser útil, particularmente en una disección o reoperación difíciles. Otra alternativa es la administración de indigo-carmín o azul de metileno y la inspección endoscópica de los orificios ureterales pueden confirmar un sistema intacto.
Manejo
El momento y la intervención específica para la lesión ureteral dependen de factores como el momento del diagnóstico, la gravedad de la lesión y el estado general del paciente. Los principios de reparación son similares a los de la lesión ureteral en adultos. El reconocimiento temprano de la lesión, como una lesión iatrogénica intraoperatoria, debe ser reparada inmediatamente. Las características clave de una reparación ureteral adecuada consisten en una anastomosis espatulada libre de tensión. Los segmentos desvitalizados se deben extirpar para volver a aproximar los bordes sanos. La reparación sobre un stent ureteral puede prevenir la obstrucción transitoria por edema o hematoma y ayudar al proceso de cicatrización. En los casos en los que no es posible la reanastamosis directa, las opciones incluyen; una movilización del riñón y el uréter, psoas hitch, colgajo de Boari con o sin reimplantación ureteral y transuretero-ureterostomía. La nefrectomía puede evitarse incluso en los casos de daño ureterales más largos por transposición ileal.
El reconocimiento tardío de las lesiones ureterales es común y presenta un problema de manejo más complejo. Si la lesión se reconoce dentro de los 5 a 7 días, la intervención quirúrgica sigue siendo una opción. Si está fuera de esta ventana, la reconstrucción debe demorarse varios meses. La derivación temporal con un tubo de nefrostomía o colocación de stent interno puede cerrar esta brecha o usarse en un paciente inestable no apto para cirugía. El manejo inicial conservador puede permitir que la lesión sane sin necesidad de intervención quirúrgica. En una serie de 46 pacientes con lesiones ureterales tratadas con nefrostomía, el 44% de esos pacientes no requirieron de otro tratamiento.
Complicaciones
Si no se aborda adecuadamente una lesión ureteral significativa, la complicación principal es la extravasación urinaria en el retroperitoneo, lo que resulta en un urinoma o en la formación de abscesos. El tratamiento inicial en esta situación incluye el drenaje con un tubo de nefrostomía o la endoprótesis ureteral prolongada con drenaje percutáneo del urinoma o absceso. Las estenosis ureterales son una complicación particularmente problemática a largo plazo. Su presentación puede ser insidiosa y la ecografía seriada después de una lesión ureteral es imprescindible para descartar una hidronefrosis progresiva y signos de obstrucción. Un stent ureteral es adecuado para resolver la obstrucción de inmediato y puede resolver de manera permanente las estenosis sin complicaciones. Las medidas conservadoras adicionales para las estenosis cortas incluyen la dilatación con balón y la endoureterotomía. La longitud de estenosis de más de 1 cm o las estenosis múltiples son factores de riesgo de estenosis recurrentes o persistentes después del manejo endoscópico. Esto puede estar relacionado con una infección previa, una extravasación prolongada o un suministro inadecuado de sangre. La reconstrucción abierta o laparoscópica debe considerarse en estos casos.
Lesión de vejiga y uretra
Mecanismos de lesión vesical y uretral
La vejiga pediátrica y el trauma uretral generalmente se asocian con otras lesiones graves como fractura de pelvis, por lo tanto tienen mayor mortalidad. Los accidentes automovilísticos son una causa de traumatismo contuso pélvico y los cinturones abrochados inadecuadamente pueden aumentar el riesgo de lesiones en la vejiga. En comparación con los adultos, la vejiga en un niño se encuentra en una posición más abdominal, particularmente cuando está llena. Esta diferencia anatómica hace que la vejiga pediátrica sea más susceptible a lesiones externas. Los músculos rectos abdominales están menos desarrollados por lo que ofrecen menos protección. Mientras tanto, la elasticidad y la ubicación de la uretra la hacen más resistente a las lesiones. La pelvis ósea y el perine protegen la vejiga y la uretra posterior, incluido el cuello de la vejiga, la uretra prostática, la uretra membranosa y la uretra bulbosa en los hombres. En los adultos, la próstata soporta la uretra, pero en los niños la próstata aún no está desarrollada y aumenta el riesgo de lesiones en el cuello posterior y vesical. No importa cuál sea el sitio de la lesión, las lesiones de la vejiga y la uretra son capaces de producir una pérdida considerable de sangre en la pelvis y el perine. Los hematomas pélvicos grandes pueden causar un efecto de masa lo suficientemente significativo como para causar retención urinaria. La acumulación de sangre extravasada puede ser lo suficientemente grande como para separar los bordes uretrales. Tanto las lesiones vesicales como las uretrales se asocian típicamente con fracturas pélvicas por traumatismo cerrado grave. Si se interrumpe el anillo pélvico, se puede lesionar el piso pélvico y se puede distanciar la uretra membranosa de la vejiga y la próstata. La uretra membranosa es el sitio más común de lesión y con mayor frecuencia se lesiona por caída a ahorcajadas que causan diástasis púbica de la articulación sacroilíaca. Sin embargo, los niños son capaces de sufrir lesiones que son poco comunes en los adultos debido a sus diferencias anatómicas. La próstata inmadura y los ligamentos puboprostáticos más débiles hacen que la uretra prostática y el cuello de la vejiga sean más susceptibles a lesiones. Por este motivo, los desgarros longitudinales a través del cuello de la vejiga y el esfínter son más comunes en niños que en adultos.
La lesión clásica de la uretra membranosa es la lesión ahorcajadas. Pueden ocurrir por caidas en bicicletas, juegos infantiles y caídas sobre barras o cercas. Lesiones por patadas en el perine son menos común, pero también son capaces de producir lesiones clínicamente significativas. El mecanismo de lesión ocurre cuando la uretra y el cuerpo esponjoso circundante se aplastan contra las ramas púbicas.
Evaluación
Los signos distintivos de lesión vesical y uretral son dolor suprapúbico, sensibilidad, incapacidad para orinar, hematuria macroscópica y sangre en el meato uretral. Las indicaciones para obtener imágenes de la vejiga incluyen la presencia de hematuria macroscópica y / o retención urinaria junto con fractura pélvica. En particular, la mera presencia de hematuria macroscópica o una fractura pélvica aislada no es una indicación absoluta para imágenes específicas de vejiga. La mayoría de las lesiones que se presentan únicamente con hematuria probablemente sean contusiones de vejiga simples, que no requieren ningún tratamiento específico. La mayoría de las lesiones uretrales causadas por un mecanismo a horcajadas no causan una extravasación significativa de orina porque la uretra está aplastada en lugar de lacerada. Sin embargo, el sangrado hacia el perineo puede ser sustancial y conduce al "patrón de mariposa" patognomónico al extenderse dentro de los límites de la fascia de Colles. Aunque el examen rectal digital se ha realizado históricamente para evaluar la presencia de lesión rectal o prostática concurrente, estudios recientes han demostrado que el examen rectal digital tiene <15% de exactitud para diagnosticar una lesión de próstata desplazada o una lesión rectal. En consecuencia, en la urgencia ya no se utiliza como medio diagnostico. En cambio, el diagnóstico debe hacerse mediante visualización endoscópica o imagen radiográfica adecuada. Estas estudios deben ser indicados cuando hayan signos o síntomas sugestivos (hematoma perineal / peneano, sangre en el meato o introito vaginal, incapacidad para vaciar), en el contexto de una fractura pélvica, diástasis sinfisarias o cuando las imágenes previas sugieran lesión de uretra o cuello de vejiga. La tomografía computarizada en trauma inicial puede no ser adecuada para caracterizar completamente la lesión del tracto urinario inferior. La uretra no contrastará y la imagen de fase retardada debe demostrar una vejiga adecuadamente llena. Otras modalidades para evaluar lesiones vesicales incluyen la cistografía o pielografía intravenosa. Deben incluirse tambien proyecciones oblicuas y posteriores al drenaje. UroTC es quizás la prueba más sensible y específica, pero implica una exposición significativa a la radiación y debe usarse con prudencia (Figura 3).
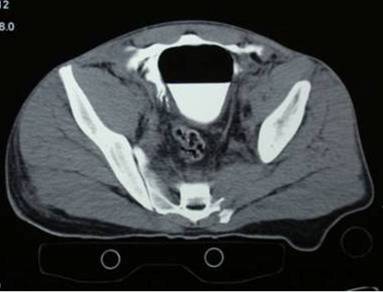
Figura 3: lesión vesical exraperitoneal en un uroTC.
Independientemente de la modalidad elegida, la vejiga debe llenarse hasta al menos el 50% de su capacidad y debe detenerse al máximo de la capacidad estimada de la vejiga. Las ecuaciones comunes para estimar la capacidad de la vejiga pediátrica son (Edad + 2) x30mls y Kg x 7mls en pacientes menores de 1 año. La apariencia clásica de una lesión vesical intraperitoneal en el cistograma es un patrón de estallido estelar de contraste donde se destacan las asas de intestino. (Figura 4)
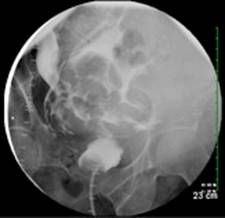
Figura 4: lesión vesical intraperitoneal por cistograma
El uretrograma retrógrado ha sido durante mucho tiempo el mejor estudio de imágenes para investigar la uretra. Se requieren proyecciones oblicuas para descartar la extravasación posterior y la continuidad completa de la uretra. Se puede colocar una Foley bajo guía radiográfica en los casos de una uretra intacta con un pequeño desgarro. Si se colocó un catéter anteriormente, no debe retirarse. Se puede colocar una sonda de alimentación en el meato junto con el catéter para realizar el estudio y evaluar la lesión. Alternativamente, si el paciente ya orinó y el examen no es sugerente de lesión uretral, se puede colocar un catéter uretral inmediatamente sin un estudio retrógrado.
Manejo: lesión vesical intraperitoneal vs extraperitoneal
La distinción clínica primaria en la lesión vesical es determinar un sitio de lesión intraperitoneal frente a la lesión extraperitoneal. La ruptura intraperitoneal representa aproximadamente 1/3 de los casos. Los niños con ruptura intraperitoneal pueden desarrollar hiponatremia, hipokalemia y aumento urea y creatinina. La rotura intraperitoneal es menos común y generalmente ocurre en la cúpula de la vejiga. Si bien la rotura intraperitoneal es generalmente una indicación de intervención quirúrgica, esta decisión es algo controvertida en los niños. El manejo no quirúrgico exitoso puede ser razonable para lesiones pequeñas y aisladas.Esta decisión puede ser una opción para pacientes estables con lesiones pequeñas que se pueden observar cuidadosamente. La laparotomía realizada para otras lesiones asociadas es una oportunidad para inspeccionar la vejiga y reparar cualquier lesión.
La rotura extraperitoneal se asocia comúnmente con fractura de pelvis, siendo poco frecuente y puede ocurrir en menos del 1% de los casos. Esta incidencia es significativamente menor en niños, lo que se atribuye a uniones pélvicas más elásticas. La gran mayoría de las lesiones extraperitoneales se pueden tratar solo con drenaje. Si la hematuria macroscópica persiste o empeora durante este período, se puede considerar la reparación abierta. Además, la presencia de una espícula ósea requiere intervención quirúrgica.
El manejo conservador debe ser similar independientemente del sitio de la lesión. El drenaje continuo de la vejiga generalmente se continúa durante 10 a 14 días en casos de manejo conservador y de 7 a 10 días después de la reparación quirúrgica. La confirmación de la cicatrización adecuada puede confirmarse mediante un cistograma negativo antes de retirar el catéter.
Manejo: lesión uretral
Las estrategias de manejo de la lesión uretral dependen en gran medida de la ubicación anatómica. Los objetivos agudos más importantes son minimizar las complicaciones infecciosas con antibióticos de amplio espectro, evaluar la competencia del cuello vesical y establecer el drenaje urinario. El tratamiento de las lesiones uretrales bulbar o anteriores suele ser simple e implica la observación o el drenaje del catéter uretral solo. Estos pacientes suelen seguir un curso de disuria transitoria y hematuria y el problema se resuelve con tratamiento conservador. El riesgo principal es el eventual desarrollo de estenosis uretral.
El manejo inicial de las lesiones uretrales posteriores es más complejo. Si es posible, la colocación de un catéter uretral ayuda a la alineación y proporciona drenaje de la vejiga. En casos de interrupción completa y disociación uretral, la colocación del catéter uretral puede no ser posible. El manejo apropiado en este caso sigue siendo controversial, con opciones aceptadas que incluyen el realineamiento primario inmediato de la uretra o el drenaje suprapúbico y la reconstrucción tardía. Si se emplea una estrategia de reparación diferida, el drenaje continuo debe emplearse al menos 6-8 semanas antes de la uretroplastia. Se puede realizar un uretrograma retrógrado antes de la reparación para ayudar en la planificación quirúrgica. Si hay disponible un catéter suprapúbico, un cistograma puede realizarse simultáneamente para determinar con mayor precisión la longitud de la estenosis o el defecto entre los extremos uretrales alterados. Es probable que cualquier estenosis recurrente posterior sea más leve y responda a la dilatación o la uretrotomía endoscópica.64-66 La reparación de las estenosis recurrentes debe retrasarse entre 4 y 6 meses para permitir una neovascularización óptima.
Consideraciones especiales
La afectación del cuello de la vejiga, la próstata o la vagina afecta significativamente el manejo. Las lesiones en estas estructuras requieren una reparación formal inmediata. Desafortunadamente, estas lesiones son más comunes en los niños. La reparación temprana minimiza el riesgo de complicaciones a largo plazo, como estenosis, incontinencia y fístula. Las laceraciones que afectan la vejiga posterior y la vagina tienen un riesgo particularmente alto de fístula vesicovaginal. En este escenario, abrir la vejiga mejora la exposición. La vejiga se debe drenar mediante la colocación de drenaje uretral y suprapúbico. Un colgajo omental colocado entre la vejiga y las reparaciones vaginales puede reducir el riesgo de formación de fístulas.
Es importante tener en cuenta que el traumatismo en la uretra femenina es extremadamente raro debido a su longitud más corta y su ubicación protegida. La lesión se asocia típicamente con fracturas pélvicas graves y lesiones extensas en la vagina. La lesión puede ocurrir como una lesion transversal o como un desgarro longitudinal que se extiende desde el cuello de la vejiga o la uretra. El edema labial y el hematoma, así como la lesión vaginal, también suelen acompañar a la lesión uretral femenina. Si el cuello de la vejiga está intacto y se puede colocar un catéter por la uretra, la lesión puede tratarse de manera conservadora. Si la colocación del catéter no es posible, se puede emplear un tratamiento primaria o tardio con drenaje suprapubico. Sin embargo, debido a la longitud uretral más corta, generalmente es posible colocar un catéter retrógrado o anterógrado para realinear la uretra dañada. Si la lesión atraviesa el cuello de la vejiga o afecta a la vagina se debe reparar de inmediato. Los resultados a largo plazo después de la lesión uretral femenina son malos, probablemente debido al mecanismo violento requerido para fracturar la pelvis y desgarrar las uniones de los tejidos blandos. Los síntomas del tracto urinario inferior moderados o graves pueden aparecer en el 43% de los pacientes y la disfunción sexual en el 38%.
Complicaciones
Las complicaciones agudas de la lesion de vejiga y uretral incluyen hematuria macroscópica persistente, retención de coágulos y absceso pélvico. La hematuria suele ser autolimitada, pero puede requerir irrigación intermitente o continua. El absceso o el urinoma se pueden drenar por vía percutánea. La rotura intraperitoneal puede causar peritonitis o íleo, especialmente en el contexto de diagnóstico y manejo tardíos. Los espasmos de vejiga y la incontinencia de urgencia también son comunes en el período inmediato postraumático.
Las complicaciones tardías son poco frecuentes, pero pueden incluir fístula urinaria, síntomas persistentes del tracto urinario inferior o incontinencia persistente. En los varones, la disfunción eréctil está relacionada con el daño a los nervios de la separación de los huesos púbicos. Los cálculos en la vejiga son puede ser otra complicacion en caso de usar suturas no reabsorbibles que se expongan dentro del urotelio.
La estenosis es la complicación más significativa después de un traumatismo uretral. Dado que la lesión uretral posterior en los niños puede afectar el cuello vesical, la uretra prostática y el complejo esfinteriano, las complicaciones asociadas han sido altas. Los resultados históricos de la reparación quirúrgica inmediata muestran altas tasas de incontinencia (21%) e impotencia (56%). En un esfuerzo por mejorar estos resultados, muchos abogan por el drenaje suprapúbico seguido de una reconstrucción tardía. El drenaje suprapúbico después de la interrupción completa de la uretra conducirá inevitablemente a una estenosis importante y la eventual necesidad de una uretroplastia abierta. Los datos sobre las tasas de éxito de la uretroplastia tardía son más sólidos en la literatura para adultos y sugieren tasas de re-estenosis del 11-30%. Las tasas de continencia pueden llegar al 90% y la impotencia se mantiene por encima del 50%. La experiencia de uretroplastia en niños es limitada. En una serie de 68 niños con lesiones uretrales posteriores por fractura pélvica tratadas con reparación tardía, solo el 10% presentó re-estenosis uretral o incontinencia. Otras series de lesiones uretrales posteriores que comparan la reparación tardía e inmediata sugieren tasas de incontinencia inferiores al 10%, impotencia inferior al 20% y tasas de reestricción muy diversas independientemente de la estrategia de manejo. La impotencia parece estar directamente relacionada con el grado de diastasis pubica.
No importa qué estrategia de reparación se emplee, los resultados a largo plazo después de la lesión uretral femenina son deficientes debido al violento mecanismo requerido para fracturar la pelvis y desgarrar las uniones de los tejidos blandos. Los síntomas del tracto urinario inferior moderados o graves pueden aparecer en el 43% de los pacientes y la disfunción sexual en el 38%.
Lesión peneana
Mecanismo de lesión del pene
Los mecanismos de lesión del pene están determinados en gran medida por la edad del paciente. Las lesiones del pene en el neonato son comúnmente iatrogénicas 2. El riesgo de lesión relacionada con la circuncisión secundario al clamp (p. Ej., Mogen, Gomco, Plastibell) es de aproximadamente 0.2% y varía en severidad desde pequeñas pérdidas de piel hasta lesiones uretrales. Las lesiones en el pene pediátrico autoinflingidas o no iatrogénicas son raras. Las lesiones por el cierre del pantalon pueden provocar contusión o necrosis por presión del prepucio. El "torniquete capilar" puede provocar edema e inflamación prepucial y, con menos frecuencia, lesiones más importantes en los cuerpos o la uretra2. A medida que los niños comienzan a aprender a usar el inodoro, las lesiones en el inodoro se vuelven comunes. Tambien se pueden producir contusiones o laceraciones similares a causa de los juguetes que funcionan con bandas elásticas durante el juego en la bañera. Se han reportado laceraciones y amputaciones del pene por mordeduras de perros u otros animales. Finalmente, el traumatismo perineal cerrado es la etiología más común para el priapismo de alto flujo secundario a una fístula arteriovenosa traumática.
Evaluación
La extensión de la lesión por circuncisión casi siempre se puede evaluar por la apariencia externa. Se debe evaluar la cantidad de piel del pene extirpado y observar la lesión del glande o la uretra. Si existe preocupación por una lesión uretral más proximal, se puede considerar un uretrograma retrógrado. Los ataques de animales pueden ser las lesiones más significativas en la infancia. Es necesario verificar el estado de vacunación contra el tétanos y la rabia del animal. La determinación del priapismo de alto flujo vs bajo flujo es relativamente fácil de distinguir de una historia completa y un examen físico. El priapismo de alto flujo sigue al traumatismo perineal, no es doloroso y el cuerpo suele estar tumescente pero no completamente rígido.
Manejo
Las contusiones y laceraciones superficiales generalmente se pueden manejar con ungüentos antibióticos tópicos, pero pueden requerir un poco de desbridamiento y aproximación de la piel según el mecanismo, el nivel de ansiedad del paciente y la gravedad de la lesión.81 Se pueden recetar antibióticos empíricos para disminuir el riesgo de celulitis. Hay poca información para apoyar esta práctica. Si se pierde piel significativa del pene debido a la circuncisión neonatal, se puede realizar un injerto de piel de espesor completo del prepucio extirpado o la piel del tallo. La mayoría de los casos pueden tratarse mediante la curación a través de ungüentos secundarios y antibióticos, aunque esta estrategia puede implicar cambios de apositos frecuentes que generan dolor.
Las lesiones de cremallera en el pene ocurren con mayor frecuencia en niños no circuncidados y pueden tratarse con aceite mineral para deslizar la piel atrapada de la cremallera80 o mediante el corte del cierre con cortadores de huesos. En los casos en que las medidas conservadoras son inadecuadas, puede ser necesaria la intervención quirúrgica. La piel desvitalizada se debe extirpar con reaproximación primaria o cicatrización por intención secundaria en casos de presentación tardía o preocupación por contaminación. Sin embargo, la mayoría de los procedimientos se pueden realizar en la sala de emergencias bajo anestesia local.
Las lesiones por torniquete son generalmente superficiales, pero pueden extenderse a los cuerpos esponjosos o la uretra. A menudo, el diagnóstico inicial se confunde con balanitis o parafimosis debido a un significativo edema prepucial asociado. La lesion por torniquete puede requerir de un examen bajo anestesia para obtener una adecuada exposición. Identificar un torniquete de cabello puede ser particularmente difícil, especialmente en el caso de los pelos rubios. El uso de lupa durante un examen bajo anestesia ayuda considerablemente en esta situación. El cuidado local de las heridas se puede usar para la necrosis aislada de la piel, mientras que los casos más graves de lesiones corporales pueden requerir de una reparación primaria de los defectos cavernosos para minimizar el riesgo de fibrosis y preservar la función eréctil.
Las lesiones por amputación se pueden tratar con reanastamosis primaria hasta 8 horas después de la lesión. (Figuras 5 y 6)
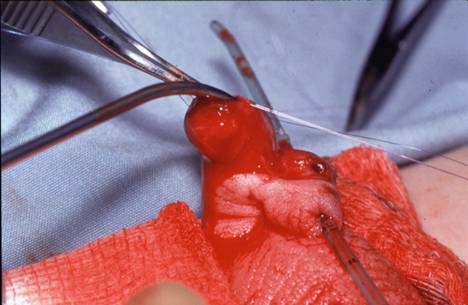
Figura 5: Lesión por amputación que muestra la sonda en la uretra proximal y el catéter a través de la uretra glanular amputada.
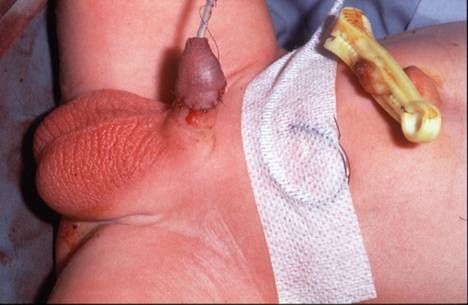
Figura 6: Aspecto de la reparación postoperatoria.
Se ha sugerido que el injerto de la mucosa bucal reaproxima el surco coronal y proporciona un mejor resultado cosmético en los casos de amputación del glande. Las lesiones de amputación parcial pueden tratarse de forma no quirurgica con la aplicación intermitente de gasas empapadas en epinefrina para controlar la hemorragia en ausencia de lesión uretral asociada. Si hay compromiso uretral, puede ser necesaria la reparación formal.85 Al igual que con cualquier otra parte del cuerpo, el pene amputado debe enfriarse lo más rápido posible para reducir la lesión isquémica. Las lesiones genitales debidas a mordeduras de animales deben evaluarse bajo anestesia para evaluar la extensión del trauma. Se deben administrar antibióticos de amplio espectro y profilaxis antitetánica antes del tratamiento.82 Se ha demostrado que el desbridamiento del tejido desvitalizado y la irrigación agresiva de la herida reducen el riesgo de infección de la herida del 59% al 12%. Se deben realizar injertos de piel de espesor parcial a las áreas denudadas para minimizar la contracción de la herida. En estos casos, se debe iniciar una investigación por abuso o negligencia para reducir el riesgo de lesiones futuras.
El priapismo de alto flujo se puede manejar de manera no quirurgica, con resolución espontánea reportada dentro de días o semanas después de la lesión.83 Si las medidas conservadoras fallan, la embolización con coágulo autólogo es el tratamiento preferido. Sin embargo, hasta el 44% de los pacientes pueden recurrir. En casos de recurrencia, se puede intentar la embolización repetida con materiales no absorbibles. La ligadura quirúrgica abierta es una medida de último recurso debido al alto riesgo de disfunción eréctil asociada.83
Complicaciones
Las complicaciones agudas del trauma de pene incluyen sangrado e infección, particularmente en casos de mordeduras de animales. Las complicaciones tardías de la lesión de pene incluyen atrapamiento de pene, estenosis uretral distal o meatal y resultados cosméticos insatisfactorios. Sin embargo, la curación posterior a la circuncisión en el período neonatal generalmente es excelente si la lesión se reconoce y se trata de inmediato. La disfunción eréctil después del tratamiento para el priapismo de alto flujo es rara. La función eréctil se conserva en el 80-100% de los pacientes después de la embolización con sangre autóloga.92
Lesión escrotal / testicular
Mecanismo de lesión escrotal y / o testicular
La lesión testicular se asocia comúnmente con la lesión a horcajadas. Estas pueden incluir lesiones en la barra transversal de la bicicleta, donde el testículo es forzado contra la rama púbica, causando el desgarro de la túnica albugínea. Las lesiones también pueden ser el resultado de golpes o patadas al escroto durante eventos deportivos o juegos bruscos. Debido a su posición más alta en el escroto, el testículo derecho es más propenso a las lesiones en comparación con el izquierdo. Las lesiones tienden a ser menos comunes en los bebés debido a su menor tamaño y mayor movilidad de los testículos durante la infancia. Una lesión testicular significativa asociada con un traumatismo menor en estos pacientes debería aumentar la posibilidad de patología testicular intrínseca, incluida la malignidad.
Evaluación
El traumatismo en el escroto sin lesión testicular subyacente tiende a resolverse en poco tiempo. En pacientes con dolor que inicialmente se resuelve después de un período corto pero se repite después de varios días, debe hacer sospechar una epididimitis traumática. Sin embargo, el dolor que persiste más de 2 horas después del traumatismo es sospechoso de lesiones testiculares más significativas, incluida la torsión o rotura testicular.93 Con menos frecuencia se han reportado casos de torsión testicular con lesión escrotal asociada. También se han reportados casos de torsión testicular tardía después de traumatismo escrotal cerrado, lesiones relacionadas con el deporte y accidentes en bicicleta. El antecedente de trauma es el signo que se presenta en el 4-8% de todos los casos de torsion testicular.93 La inflamación escrotal aguda también puede estar asociada con patología intraperitoneal, como apendicitis, peritonitis, laceración hepática o rotura esplénica. En el paciente con antecedentes de traumatismo abdominal, la patología escrotal debe ser evaluada a pesar de no tener antecedente de traumatismo escrotal.99 En el período neonatal, la hemorragia suprarrenal también debe ser considerada. La imagen retroperitoneal con ultrasonografía ayuda a diferenciar este diagnóstico de otras etiologías de hinchazón escrotal o equimosis.
Manejo
Si el examen físico y las imágenes, como la ecografía, son indeterminados o sugieren una lesión testicular significativa, se recomienda la exploración escrotal temprana. Las tasas de rescate en casos de rotura testicular se han reportado tan altas como 90% si se realizan dentro de las 72 horas. La exploración temprana también puede llevar a una disminución de los tiempos de convalecencia y un menor riesgo de infección. En casos de lesión escrotal penetrante, se debe realizar un examen físico cuidadoso para determinar la profundidad de la penetración y para asegurar una limpieza y desbridamiento adecuado.
En casos de sospecha de torsión, también se recomienda la exploración temprana. Las tasas de rescate testicular para la torsión parecen aumentar con la exploración anterior, con poco beneficio observado después de 72 horas.92 En contraste, el manejo no operatorio se ha asociado con tasas de orquiectomía de aproximadamente el 45% .1 Los estudios en animales sugieren que la aplicación temprana de hielo puede ayudar en la preservación de los túbulos seminíferos en casos de torsión testicular.
Los casos de hematocele aislado si presentan adecuado flujo testicular pueden seguirse de manera conservadora. La epididimitis aislada también puede tratarse con elevación del escroto y AINES. En ausencia de cambios isquémicos, se puede observar una fractura testicular sin interrupción de la túnica albugínea. Si se selecciona el tratamiento conservador, se debe realizar un seguimiento con examen físico y ecografía para controlar la resolución de la lesión.
Complicaciones
La infección después de una lesión penetrante se puede minimizar con un adecuado lavado y antibióticos de amplio espectro. Si una lesion o torsion testicular significativa no se trata quirúrgicamente puede producir un largo período de convelscenia.
Lesiones vaginales
Mecanismos de lesiones vaginales
Las lesiones vaginales son relativamente raras en la población pediátrica y se deben generalmente a lesiones a horcajadas. Las lesiones a horcajadas pueden estar asociadas con caídas de bicicletas, sobre barras, ramas de árboles o escaleras. Las lesiones también pueden deberse a la inserción de un cuerpo extraño o un traumatismo cerrado en accidentes automovilisticos. Las fracturas pélvicas pueden provocar lesiones por penetración debidas a espículas óseas y lesiones por tracción. Debido a la proximidad de la uretra y la vagina y la susceptibilidad lesionar el tabique uretrovaginal estas lesiones deben ser evaluadas tempranamente.
Evaluación
El diagnóstico rápido es esencial para evitar fístulas, estenosis u otras complicaciones a largo plazo de lesiones vaginales no diagnosticadas. El examen físico puede mostrar evidencia de hematomas labiales, sangrado en el introito, edema vulvar o hematuria. Los pacientes con fracturas de pelvis también deben ser evaluados para detectar lesiones uretrales.102 El examen en la sala de emergencias puede subestimar el alcance de las lesiones. La iluminación puede ser inadecuada y los pacientes a menudo no pueden cooperar completamente con un examen sensible o incómodo, lo que lleva a un examen incompleto. Aunque se puede intentar realizar un examen con sedación oral o intravenosa en el servicio de urgencias, estudios previos han sugerido un aumento significativo en la extensión de las lesiones identificadas en el examen bajo anestesia en comparación con la evaluación en el servicio de urgencias.108 En base a estos hallazgos, el examen bajo anestesia se debe realizar cuando exista alguna duda diagnostica. Las indicaciones relativas para la evaluación bajo anestesia incluyen un paciente joven o poco cooperativo, incapacidad para ver la extensión completa de la lesión, hemorragia vaginal, hematoma en expansión o lesiones concomitantes que requieren un examen bajo anestesia.
Manejo
El manejo operatorio rara vez se requiere para el trauma genital en las niñas pequeñas103. Sin embargo, el abuso sexual o la agresión pueden identificarse hasta en un 25% de las niñas con lesión genital. La cistoscopia, la vaginoscopia y el examen rectal deben realizarse para evaluar por completo las lesiones asociadas.1 El flujo continuo en la vaginoscopia ayuda en la evaluación completa de la vagina, lo que permite la extracción de cuerpos extraños y la adecuada hemostasia de un sangrado aislado de la mucosa.
Para laceraciones vaginales más extensas, si es posible se debe realizar una reparación primaria, para reducir la tasa de estenosis vaginal y fístulas uretrovaginales.105 Las laceraciones vaginales se pueden reparar en capas con suturas absorbibles (Figuras 7 y 8) .
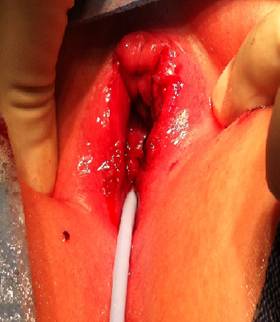
Figura 7: Desgarro vaginal después de una lesión a horcajadas.
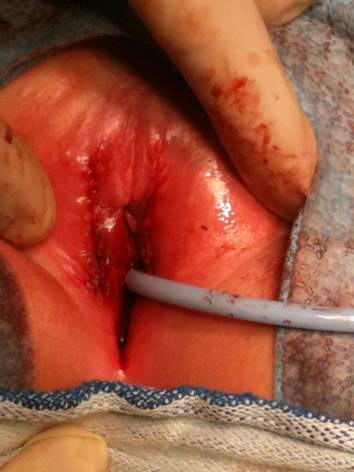
Figura 8: Aspecto postoperatorio de la lesión después del cierre primario.
El uso perioperatorio de antibióticos puede ayudar a reducir el riesgo de infección secundaria y dehiscencia de la herida. El cuidado postoperatorio incluye evitar la abducción de extremidades, el baño de asientoy el uso de pomadas antibióticas tópicas. Para las lesiones que se extienden hacia el introito, se recomienda el uso de suturas permanentes de monofilamento en forma interrumpida para reducir el riesgo de dehiscencia posterior a la reparación.
Complicaciones
La complicación más significativa después de un traumatismo vaginal es la estenosis, que rara vez es secundario a una lesión grave. El seguimiento a largo plazo es esencial para descartar el desarrollo pospúber de una estenosis vaginal o hematocolpos, especialmente en pacientes con lesiones uretrovaginales extensas.
Lesiones rectales asociadas
Aunque las lesiones rectales se asocian con una mayor morbilidad en la población adulta, tienden a ser poco frecuentes y menos graves en los niños. El retraso prolongado en el diagnóstico y la presencia de lesión anorectal asociada pueden aumentar las tasas de complicaciones postoperatorias en niños con lesiones genitales traumáticas. Las complicaciones en estos pacientes incluyen infección de la herida, dehiscencia y fístulas. Para minimizar estos riesgos, los pacientes con un diagnóstico tardío de lesion genital y anorectal pueden requerir una colostomía de desviación temporal.
Conclusiones
El traumatismo genitourinario pediátrico es poco común y requiere subespecialistas con experiencia para optimizar la atención y minimizar las complicaciones. Los principios clave de la gestión incluyen:
- Las indicaciones para la obtención de imágenes en pacientes pediátricos con traumatismo incluyen lesión penetrante, antecedentes de mecanismo significativo de lesión, presencia de fracturas significativas, lesión asociadas en otros órganos y presencia de hematuria> 50 GR por campo.
- La TC con contraste abdominal y pélvica es la modalidad más sensible para el diagnóstico y la clasificación de la lesión genitourinaria pediátrica.
- La mayoría de las lesiones renales contusas se pueden tratar de manera no quirurgica. La decisión principal a la que se enfrenta el urólogo es cuándo intervenir quirúrgicamente en casos de lesiones de grado IV y V.
- Es necesario un alto índice de sospecha para diagnosticar de manera precisa y rápida la lesión ureteral.
- El diagnóstico tardío de la interrupción de la UPU o la lesión ureteral debe tratarse mediante nefrostomía y reparación en un segundo tiempo.
- El tipo de reparación ureteral depende de la ubicación y el alcance de la lesión.
- Las indicaciones para obtener imágenes del tracto urinario inferior incluyen lesiones penetrantes, la presencia de hematuria macroscópica con fractura pélvica concomitante, retención urinaria o sangre en el meato uretral.
- El principal determinante del tratamiento de la lesión vesical es la lesión extraperitoneal vs la intraperitoneal.
- Las laceraciones traumáticas son más propensas a afectar el cuello vesical y la uretra posterior en los niños.
- La uretrografía retrógrada es la prueba más sensible para evaluar la lesión uretral.
- El tratamiento agudo de la lesión uretral incluye una evaluación de la competencia del cuello vesical y un drenaje urinario continuo, preferiblemente a través de un catéter uretral.
- Lesiones de la uretra posterior se pueden controlar mediante reparación primaria inmediata o reparación en un segundo tiempo con un drenaje suprapúbico. Las complicaciones posteriores están relacionadas con la gravedad de la lesión, no con la estrategia de manejo.
- El traumatismo neonatal del pene suele ser iatrogénico debido a una lesión por circuncisión.
- La ecografía es una herramienta complementaria valiosa para el examen físico en la evaluación del trauma escrotal.
- El examen bajo anestesia se debe usar para evaluar completamente la extensión del trauma genital en mujeres.
Referencias
McAleer IM, Kaplan GW, Scherz HC, Packer MG, Lynch FP. Genitourinary trauma in the pediatric patient. Urology 1993; 42: 563-7.
Levine PM, Gonzales ET Jr. Genitourinary trauma in children. Urol Clin North Am 1895; 12: 53-65.
Buckley JC, McAninch JW. The diagnosis, management and outcomes of pediatric renal injuries. Urol Clin North Am 2006; 33: 33-40.
Buckley JC, McAninch JW. Pediatric renal injuries: Management guidelines from a 25-year experience. J Urol 2004; 172: 687-90, discussion 690.
Cass AS. Blunt renal trauma in children. J Trauma 1983; 23: 123-7.
Carpio F, Morey AF. Radiographic staging of renal injuries. World J Urol 1999; 17: 66-70.
Morey AF, Bruce JE, McAninch JW. Efficacy of radiographic imaging in pediatric blunt renal trauma. J Urol 1996; 156: 2014-18.
Stein JP, Kaji DM, Eastham J., et al: Blunt renal trauma in the pediatric population: indications for radiographic evaluation. Urology 1994; 44: 406.
Nance ML, Lutz N., Carr MC, et al: Blunt renal injuries in children can be managed nonoperatively: outcome in a consecutive series of patients. J Trauma 2004; 57: 474.
McAleer IM, Kaplan GW, LoSasso BE: Congenital urinary tract anomalies in pediatric renal trauma patients. J Urol 1808; 168: 2002.
Mee SL, McAninch J, Robinson AL, et al: Radiographic assessment of renal trauma: a 10-year prospective study of patient selection. J Urol 1989; 141: 1095-1098.
Heyns C: Renal trauma: indications for imaging and surgical exploration. BJU Int 2004; 93: 1165-1170.
Santucci R, Langenburg S, Zachareas M: Traumatic hematuria in children can be evaluated as in adults. J Urol 2004; 171: 822-825.
Morey AF, Bruch JE, McAninch JW. Efficacy of radiographic imaging in pediatric blunt renal trauma. J Urol 1996; 156: 2014.
Stampfer DS: Free intraperitoneal rupture of hydronephrotic kidney. J Urol 1997; 157: 2242.
McGahan JP, Richards JR, Jones CD, et al: Use of ultrasonography in the patient with acute renal trauma. J Ultrasound Med 1999; 18: 207.
Al-Qudah H, Santucci R: Complications of renal trauma. Urol Clin North Am 2006; 33: 41-53.
Malcom J, Derweesh I, Mehrazin R, et al: Nonoperative management of renal trauma: is routine early follow-up imaging necessary?. BMC Urol 2008; 8: 11-17.
Moore EE, Cogbill TH, Malangoni MA, et al. Organ injury scaling. Surg Clin North Am 1995; 75:293-303.
Abou-Jaoude WA, Sugarman JM, Fallat ME, et al: Indicators of genitourinary tract injury or anomaly in cases of pediatric blunt trauma. J Pediatr Surg 1996; 31: 86.
Taylor GA, Eichelberger MR, Potter BM: Hematuria: a marker of abdominal injury in children after blunt trauma. Ann Surg 1988; 208: 688.
Cass AS, Brubrick M., Luxenberg M., et al: Renal pedicle injury in patients with multiple injuries. J Trauma 1985; 25: 892.
Smith SD, Gardner MJ, Rowe MI: Renal artery occlusion in pediatric blunt abdominal trauma—decreasing the delay from injury to treatment. J Trauma 1993; 35: 861.
Cass AS, Luxenberg M.: Management of renal artery injuries from external trauma. J Urol 1987; 138: 266.
Abdalati H., Bulas DI, Sivit CJ, et al: Blunt renal trauma in children: healing of renal injuries and recommendations for imaging follow-up. Pediatr Radiol 1994; 24: 573.
Broghammer JA, Langenberg SE, et al. Pediatric blunt renal trauma: Its conservative management and patterns of associated injuries. Urology 2006; 67: 823-7.
Wright JL, Nathens AB, et al. Renal and extrarenal predictors of nephrectomy from the national trauma data bank. J Urol 2006; 175: 970-5, discussion 975.
Hall JR, Reyes HM, Loeff DS, et al: The new epidemic in children: penetrating injuries. J Trauma 1995; 39: 487.
Sagalowsky AI, McConnell JD, Peters PC: Renal trauma requiring surgery: an analysis of 185 cases. J Trauma 1983; 23: 128.
Kuan JK, Wright JL, et al. American Association for the Surgery of Trauma Organ Injury Scale for kidney injuries predicts nephrectomy, dialysis, and death in patients with blunt injury and nephrectomy for penetrating injuries. J Trauma 2006; 60: 351-6.
Wessells H, Deirmenjian J, McAninch J: Preservation of renal function after reconstruction for trauma: quantitative assessment with radionuclide scintigraphy. J Urol 1997; 157: 1583-1586.
Dinkel H, Danuser H, Triller J: Blunt renal trauma: minimally invasive management with microcatheter embolization experience in nine patients. Radiology 2002; 223: 723-730.
Kansas B, Eddy M, Mydlo J, Uzzo R: Incidence and management of penetrating renal trauma in patients with multiorgan injury: extended experience at an inner city trauma center. J Urol 2004; 172: 1355-1360.
Sofocleous C, Hinrichs C, Hubbi B, et al: Angiographic findings and embolotherapy in renal artery trauma. Cardiovasc Interv Radiol 2005; 28: 39-47.
Breyer B, McAnninch J, Elliot S, Master V: Minimally invasive endovascular techniques to treat acute renal hemorrhage. J Urol 2008; 179: 2248-2253.
Rogers CG, Knight V, et al. High-grade renal injuries in children: is conservative management possible? Urology 2004; 64: 574-9.
Alsikafi NF, McAnnich JW, et al. Nonoperative management outcomes of isolated urinary extravasation following renal lacerations due to external trauma. J Urol 2006; 176: 2494-7.
Matthews LA, Smith EM, Spirnak JP. Nonoperative treatment of major blunt renal lacerations with urinary extravasation. J Urol 1997; 157: 2056-8.
Meng MV, Brandes SB, McAninch JW. Renal trauma: Indications and techniques for surgical exploration. World J Urol 1999; 17: 71-7.
Haas C, Brown S, Spirnak J: Limitations in routine spiral computerized tomography in evaluation of bladder trauma. J Urol 1999; 162: 51-52.
Montgomery RC, Richardson JD, Harty JI. Posttraumatic renovascular hypertension after occult renal injury. J Trauma 1998; 45: 106-10.
Keller MS et al. Functional outcome of nonoperatively managed renal injuries in children. J Trauma 2004; 57: 108-10;discussion 110.
El-Shirbiny MT et al. Late renal functional and morphological evaluation after non-operative treatment of high-grade renal injuries in children. BJU Int 2004; 93: 1053-6.
Armenakas NA. Current methods of diagnosis and management of ureteral injuries. World J Urol 1999; 17: 78-83.
Corriere Jr. JN: Ureteral injuries. In: Gillenwater JY, Grayhack JT, Howards SS, Duckett JW, ed. Adult and Pediatric Urology, 3rd ed. St Louis: Mosby; 1996:554-562.
Bright TC, Peters PC: Ureteral injuries due to external violence: 10 years experience with 59 cases. J Trauma 1977; 17: 616.
Perez-Brayfield MR, Keane TE, Krishnan A., et al: Gunshot wounds to the ureter: a 40-year experience at Grady Memorial Hospital. J Urol 2001; 166: 119.
Elliott SP, McAninch JW: Ureteral injuries from external violence: the 25-year experience at San Francisco General Hospital. J Urol 2003; 170: 1213.
Al-Ali M., Haddad LF: The late treatment of 63 overlooked or complicated ureteral missile injuries: the promise of nephrostomy and the role f autotransplantation. J Urol 1918; 156: 1996.
Koraitim MM, Marzouk ME, Atta MA, et al: Risk factors and mechanisms of urethral injury in pelvic fractures. Br J Urol 1996; 77: 876.
Senocak ME, Ciftci AO, Buyukpamukcu N., et al: Transpubic urethroplasty in children: report of 10 cases with review of the literature. J Pediatr Surg 1995; 30: 1319.
Boone TB, Wilson WT, Husman DA: Postpubertal genitourinary function following posterior urethral disruptions in children. J Urol 1992; 148: 1232.
Shlamovitz G, Mower W, Bergman J, et al: Lack of evidence to support routine digital rectal examination in pediatric trauma patients. Pediatr Emerg Care 2007; 23: 537-543.
Shlamovitz G, Mower W, Bergman J, et al: Poor test characteristics for the digital rectal examination in trauma patients. Ann Emerg Med 2007; 50: 25-33.
Corriere JN, Sandler CM. Bladder rupture from external trauma: Diagnosis and management. World J Urol 1999; 17: 84-9.
Osman Y, EI-Tabey N, et al. Nonoperative treatment of isolated posttraumatic intraperitoneal bladder reupture in children: is it justified? J Urol 2005; 173: 955-7.
Richardson JR, Leadbetter GW: Non-operative treatment of the ruptured bladder. J Urol 1975; 114: 213.
Tarman GJ, Kaplan GW, et al. Lower genitourinary injury and pelvic fractures in pediatric patients. Urology 2002; 59: 123-6.discussion 126.
Orkin LA: Trauma to the bladder, ureter and kidney. In: Sciarra JJ, ed. Gynecology and Obstetrics, Philadelphia: Harper & Row; 1983:1-8.
Perry MO, Husmann DA: Urethral injuries in female subjects following pelvic fractures. J Urol 1992; 147: 139.
Parkhurst JD, Coker JE, Halverstadt DB: Traumatic avulsion of the lower urinary tract in the female child. J Urol 1981; 126: 265.
Kotkin L., Koch MO: Morbidity associated with nonoperative management of extraperineal bladder injuries. J Trauma 1995; 38: 895.
Black PC, Miller EA, Porter JR, et al: Urethral and bladder neck injury associated with pelvic fracture in 25 female patients. J Urol 2006; 175: 2140.
Koraitim M.: Pelvic fracture urethral injuries: evaluation of various methods of management. J Urol 1996; 156: 1288.
Corriere Jr. JN, Sandler CM: Management of the ruptured bladder: 7 years experience with 111 cases. J Trauma 1986; 26: 830.
Corriere JN, Rudy DC, Benson GS: Voiding and erectile function after delayed one-stage repair of posterior urethral disruptions in 50 men with a fractured pelvis. J Trauma 1994; 37: 587.
Morey AF, McAninch JW: Reconstruction of posterior urethral disruption injuries: outcome analysis in 82 patients. J Urol 1997; 157: 506.
Aihara R., Blansfield JS, Millham FH, et al: Fracture locations influence the likelihood of rectal and lower urinary tract injuries in patients sustaining pelvic fractures. J Trauma 2002; 52: 205.
Morgan DE, Nallamala LK, Kenney PJ, et al: CT cystography: radiographic and clinical predictors of bladder rupture. Am J Roentgenol 2000; 174: 89.
Hochberg E., Stone NN: Bladder rupture associated with pelvic fracture due to blunt trauma. Urology 1993; 41: 531.
Koraitim MM: Posttraumatic posterior urethral strictures in children: a 20-year experience. J Urol 1997; 157: 641.
Elliott DS, Barrett DM: Long-term follow-up and evaluation of primary realignment of posterior urethral disruptions. J Urol 1997; 157: 814.
Kotkin L., Koch MO: Impotence and incontinence after immediate realignment of posterior urethral trauma: result of injury or management?. J Urol 1996; 155: 1600.
Mouraviev VB, Coburn M., Santucci RA: The treatment of posterior urethral disruption associated with pelvic fractures: comparative experience of early realignment versus delayed urethroplasty. J Urol 2005; 173: 873.
Avanoglu A., Herek IUO., Ozok HG, Gokdemir A.: Posterior urethral injuries in children. Br J Urol 1996; 77: 597.
Boone T, Wilson W, Husmann D: Postpubertal genitourinary function following posterior urethral disruptions in children. J Urol 1992; 148: 1232-1234.
Black PC, Miller EA, Porter JR, et al: Urethral and bladder neck injury associated with pelvic fracture in 25 female patients. J Urol 2006; 175: 2140.
Christakis DA, Harvey E, Zerr DM, Feudtner C, Wright JA, Connell FA. A trade-off analysis of routine newborn circumcision.Pediatrics. 2000; 105: 246–9.
Ozan E, Deveci E, Oral M, Yazici E, Kirpinar I. Male genital self mutilation as a psychotic solution_. Isr J Psych Relat Sci_ 2010; 47: 297-303.
Kanegaye JT, Schonfeld N. Penile zipper entrapment: A simple and less threatening approach using mineral oil. Pediatr Emerg Care 1993; 9: 90-1.
Adams JA. Guidelines for medical care of children evaluated for suspected sexual abuse: an update for 2008. Cur Op Obstet Gynecol 2008; 20: 435-41.
Donovan JF, Kaplan WE. The therapy of genital trauma by dog bite. J Urol 1989; 141: 1163-5.
Hatzichristou D, Salpiggidis G, Hatzimouratidis K, Apostolidis A, Tzortzis V, Bekos A et al. Management strategy for arterial priapism: therapeutic dilemmas. J Urol 2002; 168: 2074-7.
Patel HI, Moriarty KP, Brisson PA, Feins NR. Genitourinary injuries in the newborn. J Pediatr Surg 2001; 36: 235-9.
Sotolongo JR Jr, Hoffman S, Gribetz ME. Penile denudation injuries after circumcision. J Urol 1985; 133: 102-3.
Nakagawa T, Toguri AG. Penile zipper injury. Med Princ Pract 2006; 15: 303-4.
Mydlo JH. Treatment of a delayed zipper injury. Urol Int 2000; 64: 45-6.
Sherman J, Borer JG, Horowitz M, Glassberg KI. Circumcision: Successful glanular reconstruction and survival following traumatic amputation. J Urol 1996; 156: 842-4.
Cook A, Khoury AE, Bagli DJ, Farhat WA, Pippi Salle JL. Use of buccal mucosa to simulate the coronal sulcus after traumatic penile amputation. Urology 2005; 66: 1109.
Callaham ML. Treatment of common dog bites: Infection risk factors. JACEP 1978;83-7.
Marotte JB, Brooks JD, Sze D, Kennedy, 2nd WA. Juvenile posttraumatic high-flow priapism: Current management dilemmas. J Pediatr Surg 2005; 40: E25-8.
Schuster G. Traumatic rupture of the testicle and a review of the literature. J Urol 1982; 127: 1194-6.
Ciftci AO, Senocak ME, Tanyel FC, Buyukpamukcu N. Clinical predictors for idfferenctial diagnosis of acute scrotum. Eur J Pediatr Surg 2004; 14: 333-8.
King LM, Sekaran SK, Sauer D, Schwentker FN. Untwisting in delayed treatment of tosion of the spermatic cord. J Urol 1974; 112: 217-21.
Jackson RH Craft AW. Bicycle saddles and torsion of the testis. Lancet 1978; 1: 983-4.
Seng YJ, Moissinac K. Trauma induced testicular torsion: A reminder for the unwary. J Accid Emerg Med 2000; 17: 381-2.
Nagel P. Scrotal swelling as the presenting symptom of acute perforated appendicitis in an infant. J Pediatr Surg 1984; 19: 177-8.
Udall DA, Drake DJ, Jr., Rosenberg RS. Acute scrotal swelling: A physical sign of primary peritonitis. J Urol 1981; 125: 750-1.
Sujka SK, Jewett TC, Jr., Karp MP. Acute scrotal swelling as the first evidence of intraabdominal trauma in a battered child. J Pediatr Surg 1988; 23: 380.
Munden MM, Trautwein LM. Scrotal pathology in pediatrics with sonographic imaging. Curr Probl Diagn Radiol 2000; 29: 185-205.
Miller DC, Peron SE, Keck RW, Kropp KA. Effects of hypothermia on testicular ischemia. J Urol 1990; 143: 1046-8.
Okur H, Kucikaydin M, Kazez A, Turan C, Bozkurt A. Genitourinary tract injuries in girls. Br J Urol 1996; 78: 446-9.
Iqbal CW, Jrebi NY, Zielinski MD, Benavente-Chenhalls LA, Cullinane DC, Zietlow SP, Moir CR, Ishitani MB. Patterns of accidental genital trauma in young girls and indications for operative management. J Pediatr Surg 2010; 45: 930-3.
Boos SC, Rosas AJ, Boyle C, McCann J. Anogenital injuries in child pedestrians run over by low-speed motor vehicles: Four cases with findings that mimic child sexual abuse. Pediatrics 2003:112:e77-84.
Merchant, 3rd, WC, Gibbons MD, Gonzales ET, Jr. Trauma to the bladder neck, trigone and vagina in children. J Urol 1984; 131: 747-50.
Pode D, Shapiro A. Traumatic avulsion of the female urethra: Case report. J Trauma 1990; 30: 235-7.
Patil U, Nesbitt R, Meyer R. Genitourinary tract injuries due to fracture of the pelvis in females: Sequelae and their management. Br J Urol 1982; 54: 32-8.
Lynch JM, Gardner MJ, Albanese CT. Blunt urogenital trauma in prepubescent female patients: More than meets the eye! Pediatr Emerg Care 1995; 11: 372-5.
Merritt DF. Genital trauma in children and adolescents. Clin Obst Gyn 2008; 52: 237-48.
Jones JG, Worthington T. Genital and anal injuries requiring surgical repair in females less than 21 years of age. J Pediatr Adolesc Gynecol 2008; 21: 207-11.
Golan A, Lurie S, Sagiv R, Glezerman M. Continuous-flow vaginoscopy in children and adolescents. J Am Assoc Gynecol Laparosc 2000; 7: 526-8.
Thambi Dorai CR, Boucat HA, Dewan PA. Urethral injuries in girls with pelvic trauma. Eur Urol 1993; 24: 371-4.
Onen A, Ozturk H, Yayla M, Basuguy E, Gedik S. Genital trauma in children: Classification and management. Urology 2005; 65: 986-90.
Reinberg O, Yazbeck S. Major perineal trauma in children. J Pediatr Surg 1989; 24: 982-4.
Munden MM, Trautwein LM. Scrotal pathology in pediatrics with sonographic imaging. Curr Probl Diagn Radiol 2000; 29: 185-205.
Miller DC, Peron SE, Keck RW, Kropp KA. Effects of hypothermia on testicular ischemia. J Urol 1990; 143: 1046-8.
Okur H, Kucikaydin M, Kazez A, Turan C, Bozkurt A. Genitourinary tract injuries in girls. Br J Urol 1996; 78: 446-9.
Iqbal CW, Jrebi NY, Zielinski MD, Benavente-Chenhalls LA, Cullinane DC, Zietlow SP, Moir CR, Ishitani MB. Patterns of accidental genital trauma in young girls and indications for operative management. J Pediatr Surg 2010; 45: 930-3.
Boos SC, Rosas AJ, Boyle C, McCann J. Anogenital injuries in child pedestrians run over by low-speed motor vehicles: Four cases with findings that mimic child sexual abuse. Pediatrics 2003:112:e77-84.
Merchant, 3rd, WC, Gibbons MD, Gonzales ET, Jr. Trauma to the bladder neck, trigone and vagina in children. J Urol 1984; 131: 747-50.
Pode D, Shapiro A. Traumatic avulsion of the female urethra: Case report. J Trauma 1990; 30: 235-7.
Patil U, Nesbitt R, Meyer R. Genitourinary tract injuries due to fracture of the pelvis in females: Sequelae and their management. Br J Urol 1982; 54: 32-8.
Lynch JM, Gardner MJ, Albanese CT. Blunt urogenital trauma in prepubescent female patients: More than meets the eye! Pediatr Emerg Care 1995; 11: 372-5.
Merritt DF. Genital trauma in children and adolescents. Clin Obst Gyn 2008; 52: 237-48.
Jones JG, Worthington T. Genital and anal injuries requiring surgical repair in females less than 21 years of age. J Pediatr Adolesc Gynecol 2008; 21: 207-11.
Golan A, Lurie S, Sagiv R, Glezerman M. Continuous-flow vaginoscopy in children and adolescents. J Am Assoc Gynecol Laparosc 2000; 7: 526-8.
Thambi Dorai CR, Boucat HA, Dewan PA. Urethral injuries in girls with pelvic trauma. Eur Urol 1993; 24: 371-4.
Onen A, Ozturk H, Yayla M, Basuguy E, Gedik S. Genital trauma in children: Classification and management. Urology 2005; 65: 986-90.
Reinberg O, Yazbeck S. Major perineal trauma in children. J Pediatr Surg 1989; 24: 982-4.
Patel HI, Moriarty KP, Brisson PA, Feins NR. Genitourinary injuries in the newborn. J Pediatr Surg 2001; 36: 235-9.
Sotolongo JR Jr, Hoffman S, Gribetz ME. Penile denudation injuries after circumcision. J Urol 1985; 133: 102-3.
Nakagawa T, Toguri AG. Penile zipper injury. Med Princ Pract 2006; 15: 303-4.
Mydlo JH. Treatment of a delayed zipper injury. Urol Int 2000; 64: 45-6.
Sherman J, Borer JG, Horowitz M, Glassberg KI. Circumcision: Successful glanular reconstruction and survival following traumatic amputation. J Urol 1996; 156: 842-4.
Cook A, Khoury AE, Bagli DJ, Farhat WA, Pippi Salle JL. Use of buccal mucosa to simulate the coronal sulcus after traumatic penile amputation. Urology 2005; 66: 1109.
Callaham ML. Treatment of common dog bites: Infection risk factors. JACEP 1978;83-7.
Marotte JB, Brooks JD, Sze D, Kennedy, 2nd WA. Juvenile posttraumatic high-flow priapism: Current management dilemmas. J Pediatr Surg 2005; 40: E25-8.
Schuster G. Traumatic rupture of the testicle and a review of the literature. J Urol 1982; 127: 1194-6.
Ciftci AO, Senocak ME, Tanyel FC, Buyukpamukcu N. Clinical predictors for idfferenctial diagnosis of acute scrotum. Eur J Pediatr Surg 2004; 14: 333-8.
King LM, Sekaran SK, Sauer D, Schwentker FN. Untwisting in delayed treatment of tosion of the spermatic cord. J Urol 1974; 112: 217-21.
Jackson RH Craft AW. Bicycle saddles and torsion of the testis. Lancet 1978; 1: 983-4.
Seng YJ, Moissinac K. Trauma induced testicular torsion: A reminder for the unwary. J Accid Emerg Med 2000; 17: 381-2.
Nagel P. Scrotal swelling as the presenting symptom of acute perforated appendicitis in an infant. J Pediatr Surg 1984; 19: 177-8.
Udall DA, Drake DJ, Jr., Rosenberg RS. Acute scrotal swelling: A physical sign of primary peritonitis. J Urol 1981; 125: 750-1.
Sujka SK, Jewett TC, Jr., Karp MP. Acute scrotal swelling as the first evidence of intraabdominal trauma in a battered child. J Pediatr Surg 1988; 23: 380.
Orkin LA: Trauma to the bladder, ureter and kidney. In: Sciarra JJ, ed. Gynecology and Obstetrics, Philadelphia: Harper & Row; 1983:1-8.
Perry MO, Husmann DA: Urethral injuries in female subjects following pelvic fractures. J Urol 1992; 147: 139.
Parkhurst JD, Coker JE, Halverstadt DB: Traumatic avulsion of the lower urinary tract in the female child. J Urol 1981; 126: 265.
Kotkin L., Koch MO: Morbidity associated with nonoperative management of extraperineal bladder injuries. J Trauma 1995; 38: 895.
Black PC, Miller EA, Porter JR, et al: Urethral and bladder neck injury associated with pelvic fracture in 25 female patients. J Urol 2006; 175: 2140.
Koraitim M.: Pelvic fracture urethral injuries: evaluation of various methods of management. J Urol 1996; 156: 1288.
Corriere JN, Sandler CM: Management of the ruptured bladder: 7 years experience with 111 cases. J Trauma 1986; 26: 830.
Corriere JN, Rudy DC, Benson GS: Voiding and erectile function after delayed one-stage repair of posterior urethral disruptions in 50 men with a fractured pelvis. J Trauma 1994; 37: 587.
Morey AF, McAninch JW: Reconstruction of posterior urethral disruption injuries: outcome analysis in 82 patients. J Urol 1997; 157: 506.
Aihara R., Blansfield JS, Millham FH, et al: Fracture locations influence the likelihood of rectal and lower urinary tract injuries in patients sustaining pelvic fractures. J Trauma 2002; 52: 205.
Morgan DE, Nallamala LK, Kenney PJ, et al: CT cystography: radiographic and clinical predictors of bladder rupture. AJR Am J Roentgenol 2000; 174: 89.
Hochberg E., Stone NN: Bladder rupture associated with pelvic fracture due to blunt trauma. Urology 1993; 41: 531.
Koraitim MM: Posttraumatic posterior urethral strictures in children: a 20-year experience. J Urol 1997; 157: 641.
Elliott DS, Barrett DM: Long-term follow-up and evaluation of primary realignment of posterior urethral disruptions. J Urol 1997; 157: 814.
Kotkin L., Koch MO: Impotence and incontinence after immediate realignment of posterior urethral trauma: result of injury or management?. J Urol 1996; 155: 1600.
Mouraviev VB, Coburn M., Santucci RA: The treatment of posterior urethral disruption associated with pelvic fractures: comparative experience of early realignment versus delayed urethroplasty. J Urol 2005; 173: 873.
Avanoglu A., Herek IUO., Ozok HG, Gokdemir A.: Posterior urethral injuries in children. Br J Urol 1996; 77: 597.
Boone T, Wilson W, Husmann D: Postpubertal genitourinary function following posterior urethral disruptions in children. J Urol 1992; 148: 1232-1234.
Black PC, Miller EA, Porter JR, et al: Urethral and bladder neck injury associated with pelvic fracture in 25 female patients. J Urol 2006; 175: 2140.
Christakis DA, Harvey E, Zerr DM, Feudtner C, Wright JA, Connell FA. A trade-off analysis of routine newborn circumcision.Pediatrics. 2000; 105: 246–9.
Ozan E, Deveci E, Oral M, Yazici E, Kirpinar I. Male genital self mutilation as a psychotic solution. Isr J Psych Relat Sci 2010; 47: 297-303.
Kanegaye JT, Schonfeld N. Penile zipper entrapment: A simple and less threatening approach using mineral oil. Pediatr Emerg Care 1993; 9: 90-1.
Adams JA. Guidelines for medical care of children evaluated for suspected sexual abuse: an update for 2008. Cur Op Obstet Gynecol 2008; 20: 435-41.
Donovan JF, Kaplan WE. The therapy of genital trauma by dog bite. J Urol 1989; 141: 1163-5.
Hatzichristou D, Salpiggidis G, Hatzimouratidis K, Apostolidis A, Tzortzis V, Bekos A et al. Management strategy for arterial priapism: therapeutic dilemmas. J Urol 2002; 168: 2074-7.
Koraitim MM, Marzouk ME, Atta MA, et al: Risk factors and mechanisms of urethral injury in pelvic fractures. Br J Urol 1996; 77: 876.
Senocak ME, Ciftci AO, Buyukpamukcu N., et al: Transpubic urethroplasty in children: report of 10 cases with review of the literature. J Pediatr Surg 1995; 30: 1319.
Boone TB, Wilson WT, Husman DA: Postpubertal genitourinary function following posterior urethral disruptions in children. J Urol 1992; 148: 1232.
Shlamovitz G, Mower W, Bergman J, et al: Lack of evidence to support routine digital rectal examination in pediatric trauma patients. Pediatr Emerg Care 2007; 23: 537-543.
Shlamovitz G, Mower W, Bergman J, et al: Poor test characteristics for the digital rectal examination in trauma patients. Ann Emerg Med 2007; 50: 25-33.
Corriere JN, Sandler CM. Bladder rupture from external trauma: Diagnosis and management. World J Urol 1999; 17: 84-9.
Osman Y, EI-Tabey N, et al. Nonoperative treatment of isolated posttraumatic intraperitoneal bladder reupture in children: is it justified? J Urol 2005; 173: 955-7.
Richardson JR, Leadbetter GW: Non-operative treatment of the ruptured bladder. J Urol 1975; 114: 213.
Tarman GJ, Kaplan GW, et al. Lower genitourinary injury and pelvic fractures in pediatric patients. Urology 2002; 59: 123-6.discussion 126.
Corriere Jr. JN: Ureteral injuries. In: Gillenwater JY, Grayhack JT, Howards SS, Duckett JW, ed. Adult and Pediatric Urology, 3rd ed. St Louis: Mosby; 1996:554-562.
Bright TC, Peters PC: Ureteral injuries due to external violence: 10 years experience with 59 cases. J Trauma 1977; 17: 616.
Perez-Brayfield MR, Keane TE, Krishnan A., et al: Gunshot wounds to the ureter: a 40-year experience at Grady Memorial Hospital. J Urol 2001; 166: 119.
Elliott SP, McAninch JW: Ureteral injuries from external violence: the 25-year experience at San Francisco General Hospital. J Urol 2003; 170: 1213.
Al-Ali M., Haddad LF: The late treatment of 63 overlooked or complicated ureteral missile injuries: the promise of nephrostomy and the role f autotransplantation. J Urol 1918; 156: 1996.
Wright JL, Nathens AB, et al. Renal and extrarenal predictors of nephrectomy from the national trauma data bank. J Ur0l 2006; 175: 970-5, discussion 975.
Hall JR, Reyes HM, Loeff DS, et al: The new epidemic in children: penetrating injuries. J Trauma 1995; 39: 487.
Sagalowsky AI, McConnell JD, Peters PC: Renal trauma requiring surgery: an analysis of 185 cases. J Trauma 1983; 23: 128.
Kuan JK, Wright JL, et al. American Association for the Surgery of Trauma Organ Injury Scale for kidney injuries predicts nephrectomy, dialysis, and death in patients with blunt injury and nephrectomy for penetrating injuries. J Trauma 2006; 60: 351-6.
Wessells H, Deirmenjian J, McAninch J: Preservation of renal function after reconstruction for trauma: quantitative assessment with radionuclide scintigraphy. J Urol 1997; 157: 1583-1586.
Dinkel H, Danuser H, Triller J: Blunt renal trauma: minimally invasive management with microcatheter embolization experience in nine patients. Radiology 2002; 223: 723-730.
Kansas B, Eddy M, Mydlo J, Uzzo R: Incidence and management of penetrating renal trauma in patients with multiorgan injury: extended experience at an inner city trauma center. J Urol 2004; 172: 1355-1360.
Sofocleous C, Hinrichs C, Hubbi B, et al: Angiographic findings and embolotherapy in renal artery trauma. Cardiovasc Interv Radiol 2005; 28: 39-47.
Breyer B, McAnninch J, Elliot S, Master V: Minimally invasive endovascular techniques to treat acute renal hemorrhage. J Urol 2008; 179: 2248-2253.
Rogers CG, Knight V, et al. High-grade renal injuries in children: is conservative management possible? Urology 2004; 64: 574-9.
Alsikafi NF, McAnnich JW, et al. Nonoperative management outcomes of isolated urinary extravasation following renal lacerations due to external trauma. J Urol 2006; 176: 2494-7.
Matthews LA, Smith EM, Spirnak JP. Nonoperative treatment of major blunt renal lacerations with urinary extravasation. J Urol 1997; 157: 2056-8.
Meng MV, Brandes SB, McAninch JW. Renal trauma: Indications and techniques for surgical exploration. World J Urol 1999; 17: 71-7.
Haas C, Brown S, Spirnak J: Limitations in routine spiral computerized tomography in evaluation of bladder trauma. J Urol 1999; 162: 51-52.
Montgomery RC, Richardson JD, Harty JI. Posttraumatic renovascular hypertension after occult renal injury. J Trauma 1998; 45: 106-10.
Keller MS et al. Functional outcome of nonoperatively managed renal injuries in children. J Trauma 2004; 57: 108-10;discussion 110.
El-Shirbiny MT et al. Late renal functional and morphological evaluation after non-operative treatment of high-grade renal injuries in children. BJU Int 2004; 93: 1053-6.
Armenakas NA. Current methods of diagnosis and management of ureteral injuries. World J Urol 1999; 17: 78-83.
Mee SL, McAninch J, Robinson AL, et al: Radiographic assessment of renal trauma: a 10-year prospective study of patient selection. J Urol 1989; 141: 1095-1098.
Heyns C: Renal trauma: indications for imaging and surgical exploration. BJU Int 2004; 93: 1165-1170.
Santucci R, Langenburg S, Zachareas M: Traumatic hematuria in children can be evaluated as in adults. J Urol 2004; 171: 822-825.
Morey AF, Bruch JE, McAninch JW. Efficacy of radiographic imaging in pediatric blunt renal trauma. J Urol 1996; 156: 2014.
Stampfer DS: Free intraperitoneal rupture of hydronephrotic kidney. J Urol 1997; 157: 2242.
McGahan JP, Richards JR, Jones CD, et al: Use of ultrasonography in the patient with acute renal trauma. J Ultrasound Med 1999; 18: 207.
Al-Qudah H, Santucci R: Complications of renal trauma. Urol Clin North Am 2006; 33: 41-53.
Malcom J, Derweesh I, Mehrazin R, et al: Nonoperative management of renal trauma: is routine early follow-up imaging necessary? BMC Urol 2008; 8: 11-17.
Moore EE, Cogbill TH, Malangoni MA, et al. Organ injury scaling. Surg Clin N A 1995; 75:293-303.
Abou-Jaoude WA, Sugarman JM, Fallat ME, et al: Indicators of genitourinary tract injury or anomaly in cases of pediatric blunt trauma. J Pediatr Surg 1996; 31: 86.
Taylor GA, Eichelberger MR, Potter BM: Hematuria: a marker of abdominal injury in children after blunt trauma. Ann Surg 1988; 208: 688.
Cass AS, Brubrick M., Luxenberg M., et al: Renal pedicle injury in patients with multiple injuries. J Trauma 1985; 25: 892.
Smith SD, Gardner MJ, Rowe MI: Renal artery occlusion in pediatric blunt abdominal trauma—decreasing the delay from injury to treatment. J Trauma 1993; 35: 861.
Cass AS, Luxenberg M.: Management of renal artery injuries from external trauma. J Urol 1987; 138: 266.
Abdalati H., Bulas DI, Sivit CJ, et al: Blunt renal trauma in children: healing of renal injuries and recommendations for imaging follow-up. Pediatr Radiol 1994; 24: 573.
Stein JP, Kaji DM, Eastham J., et al: Blunt renal trauma in the pediatric population: indications for radiographic evaluation. Urology 1994; 44: 406.
Nance ML, Lutz N., Carr MC, et al: Blunt renal injuries in children can be managed nonoperatively: outcome in a consecutive series of patients. J Trauma 2004; 57: 474.
McAleer IM, Kaplan GW, LoSasso BE: Congenital urinary tract anomalies in pediatric renal trauma patients. J Urol 1808; 168: 2002.
Levine PM, Gonzales ET Jr. Genitourinary trauma in children. Urol Clin North Am 1895; 12: 53-65.
Buckley JC, McAninch JW. The diagnosis, management and outcomes of pediatric renal injuries. Urol Clin North Am 2006; 33: 33-40.
Buckley JC, McAninch JW. Pediatric renal injuries: Management guidelines from a 25-year experience. J Urol 2004; 172: 687-90, discussion 690.
Cass AS. Blunt renal trauma in children. J Trauma 1983; 23: 123-7.
Carpio F, Morey AF. Radiographic staging of renal injuries. World J Urol 1999; 17: 66-70.
Morey AF, Bruce JE, McAninch JW. Efficacy of radiographic imaging in pediatric blunt renal trauma. J Urol 1996; 156: 2014-18.









